Všetko, čo potrebujete vedieť o inzulínovej liečbe. Aké špecifiká so sebou prináša inzulín a inzulínová liečba cukrovky?
Inzulín je hormón vznikajúci v endokrinnom tkanive pankreasu. Je zodpovedný za spracovanie glukózy v organizme. Ak telo nie je vplyvom absolútneho, alebo relatívneho nedostatku inzulínu schopné distribuovať glukózu do tkanív, nazývame toto ochorenie diabetes mellitus, teda cukrovka.
V tomto článku nájdete:
- Inzulín a vznik cukrovky ako metabolického ochorenia
- Prejavy diabetes mellitus, ktoré indikujú poruchu tvorby inzulínu
- Inzulínová liečba má svoje špecifiká
- Aplikácie inzulínu sa nemusíte báť
- Čo je to inzulínový režim?
- Prípadné komplikácie inzulínovej terapie súvisia hlavne s hypoglykémiou
- Udržte si hladinu cukru pod kontrolou
- Niečo z histórie liečby inzulínom
Cukrovka sa delí na 2 základné typy. Cukrovka 1. typu súvisí s úplnou neschopnosťou pankreasu tvoriť inzulín. Pri cukrovke 2. typu je tvorba inzulínu zachovaná, ale nie je dostatočná alebo môže inzulín v cieľových tkanivách pôsobiť slabo. V týchto prípadoch je preto často potrebné nasadiť inzulínovú liečbu. Aj keď táto liečba pozitívne prispieva k životu pacienta, množstvo ľudí z nej má obavy. Ako im inzulínová liečba zmení život? Budú sa musieť v niečom obmedzovať? Všetko potrebné vám teraz popíšeme.
Inzulín a vznik cukrovky ako metabolického ochorenia
Pankreas zdravého človeka denne vydáva asi 30 – 40 jednotiek inzulínu. Hormón uvoľnený z B-buniek Langerhansových ostrovčekov sa dostáva krvným obehom do cieľových tkanív, ktorými sú priečne pruhované svaly, tukové tkanivo a pečeň. Tu sa viaže na špecifické receptory buniek a uplatňuje svoje metabolické a rastové účinky.
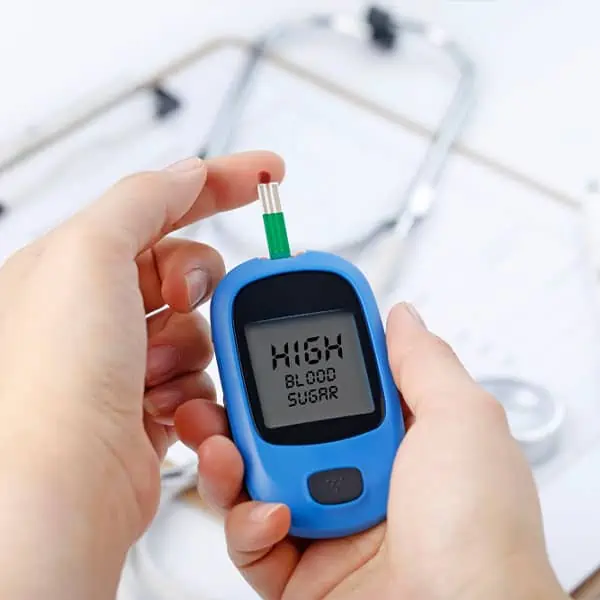
Ak inzulín v tele nie je tvorený, alebo je obmedzené jeho množstvo či jestvuje porucha na úrovni spomínaných receptorov, dochádza k zvýšeniu koncentrácie glukózy v krvi. Tento jav poznáme pod pojmom hyperglykémia. Nemá okamžite rozpoznateľné akútne prejavy, rozvíja sa pomerne pomaly, no je nebezpečná. Konkrétne prejavy popisujeme nižšie.
Nedostatok inzulínu sa ale prejaví aj rozpadom bielkovín, tukov a glykogénu, ktorý je chemickou zásobou glukózy. V pečeni môže byť vystupňovaná novotvorba glukózy. Okrem toho je stav sprevádzaný nepomerom inzulínu k iným hormónom ako glukagónu či adrenalínu. Je teda zrejmé, že cukrovka je ochorenie celého metabolizmu a je spojená aj s hormonálnou poruchou.
Prejavy diabetes mellitus, ktoré indikujú poruchu tvorby inzulínu
- Zvýšený smäd– typický charakteristický znak cukrovky a hyperglykémie. Človek môže mať sucho v ústach a prijíma vyššie množstvo tekutín.
- Časté močenie
- Neostré videnie
- Slabá chuť do jedla, neúmyselná strata hmotnosti
- Nevoľnosť, vracanie, bolesti brucha – v akútnom priebehu
- Dýchanie môže byť prehĺbené
- Zvýšená spavosť
- Strata vedomia
Cukrovka 2. typu sa často objavuje pomaly a maskovane, napríklad infekciou močovo pohlavného systému alebo kože.
Hladinu cukru v krvi si postrážite s kvalitným glukomerom
Inzulínová liečba má svoje špecifiká
Dávka inzulínu sa vyjadruje v medzinárodných jednotkách, pričom sa v našej oblasti používajú inzulíny s koncentráciou 100 jednotiek/mililiter (100 U).3 Na trhu sú však aj inzulíny s vlastnými, špecifickými jednotkami. Terapeutický inzulín je možné rozdeliť na:
- krátko pôsobiaci – má nástup účinku 15 – 30 minút a účinok trvá 5 – 7 hodín.
- stredne dlho pôsobiaci – má nástup účinku po 1 – 2 hodinách a účinok trvá 8 – 12 hodín.
- dlho pôsobiaci – ak do terapeutickej schémy lekár zaradí aj tento typ inzulínu, jeho účinok zvykne nastúpiť po 4 – 5 hodinách a trvá 18 – 36 hodín.
Liečba inzulínom sa najčastejšie podáva pacientom trpiacim diabetes mellitus 1. typu. U pacientov s 2. typom ochorenia sa častejšie podávajú antidiabetiká, pričom inzulín sa u nich podáva zriedkavejšie. Komplexná terapia cukrovky okrem farmakologickej liečby zahŕňa aj diétu a fyzickú aktivitu. Liečba je však veľmi individuálna. Lekár pri nastavovaní vhodnej liečby zohľadňuje celkový zdravotný stav, kondíciu, aj iné faktory, napríklad či pacient fajčí.
Aplikácie inzulínu sa nemusíte báť
Množstvo cukrovkárov má pred inzulínovou liečbou rešpekt, a to najmä z dôvodu, že sa boja „pichať si injekcie“. Dnes však na aplikáciu inzulínu existuje okrem inzulínových injekcií aj niekoľko ďalších spôsobov aplikácie inzulínu. Ide o inzulínové perá či pumpy. Po aplikácií inzulínu klasickou ihlou sa totiž hormón uvoľní do obehu postupne, bez ohľadu na aktuálnu potrebu organizmu.
Práve z tohto dôvodu boli vyvinuté moderné infúzne systémy na báze mikropumpy. Výhodou inzulínového pera je, že ihly sú kvalitné, a preto je možné pri základných hygienických návykoch používať striekačku opakovane. Ľahko sa používajú, sú takmer bezbolestné a veľmi rýchlo si na ne zvykne aj pacient s citlivou povahou. Moderné inzulínové pumpy navyše pomocou analyzátora priamo merajú hladinu glukózy v krvi.

Pacient si musí okrem dávky postrážiť tiež miesto a hĺbku vpichu, pretože tieto faktory ovplyvňujú účinnosť inzulínu. Nebojte sa, tieto pravidlá sa naučíte veľmi rýchlo. Väčšia dávka pôsobí dlhšie. Rýchlejšie sa vstrebáva inzulín z oblasti brucha ako zo zadnice. Zároveň, z podkožnej zásoby sa vstrebáva pomalšie, ako po podaní priamo do svalu. Vzhľadom k tomu, že striedanie miest vpichu by mohlo rozkolísať cukrovku, odporúča sa aplikácia do jednej oblasti, napríklad brucha.

Čo je to inzulínový režim?
Inzulínový režim je plán, ktorý určí váš lekár. Popisuje, ako a kedy si budete aplikovať inzulín. Tento plán je individuálny a prispôsobený konkrétne vám a vášmu zdravotnému stavu aj životnému štýlu. Je dôležité ho dodržiavať, nakoľko by mal zabezpečiť udržanie stabilnej hladiny cukru v krvi. Poznáme 2 typy tohto režimu:
Štandardný inzulínový režim
Pri štandardnom inzulínovom režime sa aplikuje inzulín v jednej až dvoch dávkach denne. Podáva sa kombinácia rýchlo pôsobiaceho inzulínu so stredne dlho pôsobiacim. U niektorých pacientov trpiacich cukrovkou sa podáva len inzulín s predĺženým účinkom. Štandardný inzulínový režim je vhodnejší pre starších pacientov.
Intenzívny režim
Intenzívny režim sa používa pri liečbe diabetes mellitus 1. typu, pričom sa aplikuje inzulín najmenej v troch dávkach. Kombinujú sa 3 dávky krátko pôsobiaceho inzulínu podávaného pred hlavným jedlom s jednou až dvoma dávkami inzulínu s predĺženým účinkom. Niektoré krátkodobé inzulíny je možné aplikovať 30 minút pred jedlom, iné bezprostredne pred ním.
Prípadné komplikácie inzulínovej terapie súvisia hlavne s hypoglykémiou
Hlavným nežiadúcim účinkom liečby inzulínom je hypoglykémia, teda znížená hladina glukózy v krvi. Tento stav môže ohroziť pacienta na živote. Nastáva tiež pri cukrovke spojenej so zníženým príjmom stravy, poruchách pečene, po užití alkoholu, fyzickej aktivite či súčasnej liečbe malárie chinínom. Ak je pacient pri vedomí, môže vypiť sladený nápoj, napríklad džús alebo čaj s cukrom. Tiež môže zjesť pokrm obsahujúci sacharidy, napríklad pečivo. Vhodnejšie ako užitie voľných cukrov je konzumovať plnohodnotnú stravu nevyvolávajúcu následnú hyperglykémiu.
Upozornenie:
Alergia na podaný inzulín môže vyústiť so anafylaktického šoku. Niekedy sa vyskytne aj imunitne podmienená inzulínová rezistencia, kedy je imunitou chorého neutralizovaný účinok inzulínu. Zmenu výživy tukového tkaniva, kam býva inzulín aplikovaný, je raritne potrebné korigovať aj plastickým chirurgom.
Aj napriek tomu, že inzulínová terapia je stále vysoko aktuálna, ovplyvňuje pomerne významne kvalitu života pacienta. Nielen z tohto dôvodu sa hľadajú aj novšie možnosti v liečbe cukrovky. Patrí k nim izolovaná transplantácia Langerhansových ostrovčekov, ale tiež génová liečba či terapia kmeňovými bunkami4. Síce je diabetes mellitus permanentne zatiaľ nevyliečiteľným ochorením, veľký dôraz sa u týchto pacientov kladie na dostatočnú fyzickú aktivitu a dodržiavanie diéty.
Udržte si hladinu cukru pod kontrolou
Tipy na doplnky z našej online lekárne, ktoré priaznivo pôsobia na optimálnu hladinu glukózy v krvi. Pozor – tieto doplnky nenahrádzajú inzulínovú liečbu.



Niečo z histórie liečby inzulínom
Prvý klasický opis diabetu pochádza z 2. storočia a jeho autorom bol Aretaios z Kappadokie: „Diabetes je čudesná choroba… Mäso a kosti sa pri nej spolu rozplývajú v moči… Chorí nikdy neprestanú vylučovať moč, práve naopak, neprestajne vyteká z nich ako z otvorených stavidiel. Od vzniku ochorenia po jeho rozvinutie uplynie dlhý čas, no keď je choroba v rozvinutom štádiu, možno pokladať dni pacienta za spočítané, pretože choroba rýchlo postupuje a po biednom a bolestivom živote nastáva rýchla smrť.“
V priebehu dejín sa stretávame s opismi cukrovky už u starých Indov, Avicennu, u anglických vedcov či nemeckého internistu Johanna Petra Franka. Posledný spomínaný zaviedol do medicíny prídavné meno „mellitus“, teda sladký ako med, medový.1 Zlom nastal, keď sa celý výskum začal orientovať na podžalúdkovú žľazu, pankreas, v ktorom našiel roku 1869 Paul Langerhans ostrovčeky. Neskôr prišli domnienky, že tieto ostrovčeky vylučujú endokrinný sekrét.
Inzulín sa v terapii cukrovky používa už viac ako 100 rokov. V roku 1921 sa kanadskému fyziológovi Frederickovi Grantovi Bantingovi (1891-1941) a poslucháčovi medicíny Charlesovi Herbertovi Bestovi (1899-1978) podarilo izolovať klinicky použiteľný inzulín. Tým začala nová éra v liečbe diabetes mellitus.

V období pred týmto objavom sa o izolovanie inzulínu pokúšali viacerí vedci, avšak až títo dvaja bádatelia svoje výskumy dotiahli až do konca. Pokusy robili na psoch, pričom využívali substanciu extrahovanú z podžalúdkovej žľazy teliat. V januári 1922 bola ich práca korunovaná úspešnými pokusmi na pacientovi, najprv Banting a Best vyskúšali znášanlivosť látky na sebe, neskôr zachránili 14 ročného chlapca, ktorého stav sa pokladal za beznádejný. Na objav účinkov inzulínu nadviazala aj česká škola, fyziológ Laufberger či zakladateľ českej endokrinológie Josef Charvát (1897-1984).
Manfred Sakel okolo roku 1935 zaviedol v Rakúsku do psychiatrickej praxe liečbu schizofrénnych ochorení a niektorých depresií inzulínovou kómou2. Hormón sa aplikoval do chvíle vyvolania poruchy vedomia. Takáto terapia sa používala až do 80. rokov 20. storočia, kedy sa od nej postupne upustilo pre nedostatočný efekt a nežiadúce účinky.

Ako sa lieči cukrovka?
Zistite viac o nesladkom živote so sladkou chorobou. Zozbierali sme pre vás všetky potrebné informácie o liečbe cukrovky.
Zdroje použité v článku:
1. SCHOTT, H. a kol.: Kronika medicíny. Inzulín izolovaný: diabetici si môžu konečne vydýchnuť. 1994. Fortuna Print. s.404 [cit. 10.31.2024]. Dostupné z: ISBN 80-7153-081-6
2. MÁDLOVÁ, K. a kol.: Historický přehled vývoje elektrokonvulzivní terapie. 2015. Česká a slovenská psychiatrie [online] [cit. 10.31.2024]. Dostupné z: http://www.cspsychiatr.cz/detail.php?stat=1050
3. KLENER, P. a kol. Vnitřní lékařství. Třetí, přepracované a doplněné vydání. Diabetes mellitus. 2006. s.847-867. [cit. 10.31.2024]. Dostupné z: ISBN 80-7262-430-X (Galén), ISBN 80-246-1252-6 (Karolinum)
4. ALOKE, CH. a kol.: Current Advances in the Management of Diabetes Mellitus. 2022. PubMed Central [online] [cit. 10.31.2024]. Dostupné z: https://pmc.ncbi.nlm.nih.gov/articles/PMC9599361/
Aktuálna verzia